ИВЛ новорожденных требует точной настройки параметров, так как легкие младенцев особенно уязвимы. В статье рассматриваем показания к проведению ИВЛ, особенности и методы респираторной поддержки новорожденных, а также обсуждаем побочные эффекты от процедуры.
Показания к неонатальной ИВЛ
При отсутствии патологий новорожденный совершает первые самостоятельные вдохи в течение минуты после появления на свет. Через полторы минуты его дыхание становится полностью стабильным. За это время врач оценивает цвет кожных покровов, дыхательную активность и мышечный тонус ребенка.
Решение о начале реанимационных действий принимается при следующих признаках:
- Отсутствие самостоятельного дыхания
- Медленное или нерегулярное дыхание
- Слабый крик
- Сниженная частота сердечных сокращений (менее 100 ударов в минуту)
- Бледность или цианоз кожи
- Черепно-спинальная травма и судороги
- Отеки легких и головного мозга
- Любое шоковое состояние
Искусственная вентиляция легких также требуется при следующих врожденных заболеваниях:
- Респираторный дистресс-синдром (РДС) — тяжелое нарушение функции легких и дыхательная недостаточность в ответ на травму, инфекцию или воспаление
- Апноэ — временная остановка дыхания из-за незрелости дыхательного центра
- Гипоксемия — недостаточное содержание кислорода в крови
- Гиповентиляция — недостаточный объем дыхания, ведущий к повышению уровня углекислого газа в крови и недостаточному кислородоснабжению тканей
- Пневмония — инфекционное воспаление легких, при котором нарушается газообмен
- Асфиксия — недостаток кислорода во время родов, требующий немедленной поддержки дыхания
Около 10% детей в мире нуждаются в респираторной поддержке после рождения. Менее 1% младенцев проводятся расширенные реанимационные мероприятия, включающие вентиляцию через эндотрахеальную трубку, непрямой массаж сердца и введение медикаментов.
Методы проведения искусственной вентиляции легких
Выбор метода искусственной вентиляции легких зависит от типа заболевания, возраста (степени недоношенности), веса новорожденного и его реакции на лечение.
Чаще всего в медицинской практике встречаются следующие методы ИВЛ:
- Традиционная (инвазивная)
- Неинвазивная
- Высокочастотная
Традиционная ИВЛ
Традиционная ИВЛ — это метод, требующий интубации. Применяется в тяжелых случаях: когда ребенок не может дышать самостоятельно, делает это неэффективно или тратит слишком много сил на вдох и выдох.
Процедура начинается с введения эндотрахеальной трубки в дыхательные пути, через которую аппарат ИВЛ подает смесь воздуха и кислорода под положительным давлением. Давление и объем регулируются в зависимости от состояния ребенка: легкие наполняются необходимым количеством кислорода, после чего углекислый газ выводится наружу.
Традиционная ИВЛ агрессивна, поэтому требует постоянного контроля за уровнем кислорода и углекислого газа в крови, объемом подаваемого воздуха и состоянием легких.
Регулируемые параметры при традиционной ИВЛ:
- Давление воздуха
- Частота дыхания
- Соотношение воздуха и кислорода в подаваемой смеси
Режимы традиционной ИВЛ:
- IPPV (Intermittent Positive Pressure Ventilation) — прерывистая вентиляция с положительным давлением
- SIMV (Synchronized Intermittent Mandatory Ventilation) — синхронизированная прерывистая обязательная вентиляция
- PCV (Pressure Controlled Ventilation) — вентиляция с контролем давления
- VCV (Volume Controlled Ventilation) — вентиляция с контролем объема
- HFOV (High Frequency Oscillatory Ventilation) — высокочастотная осцилляторная вентиляция
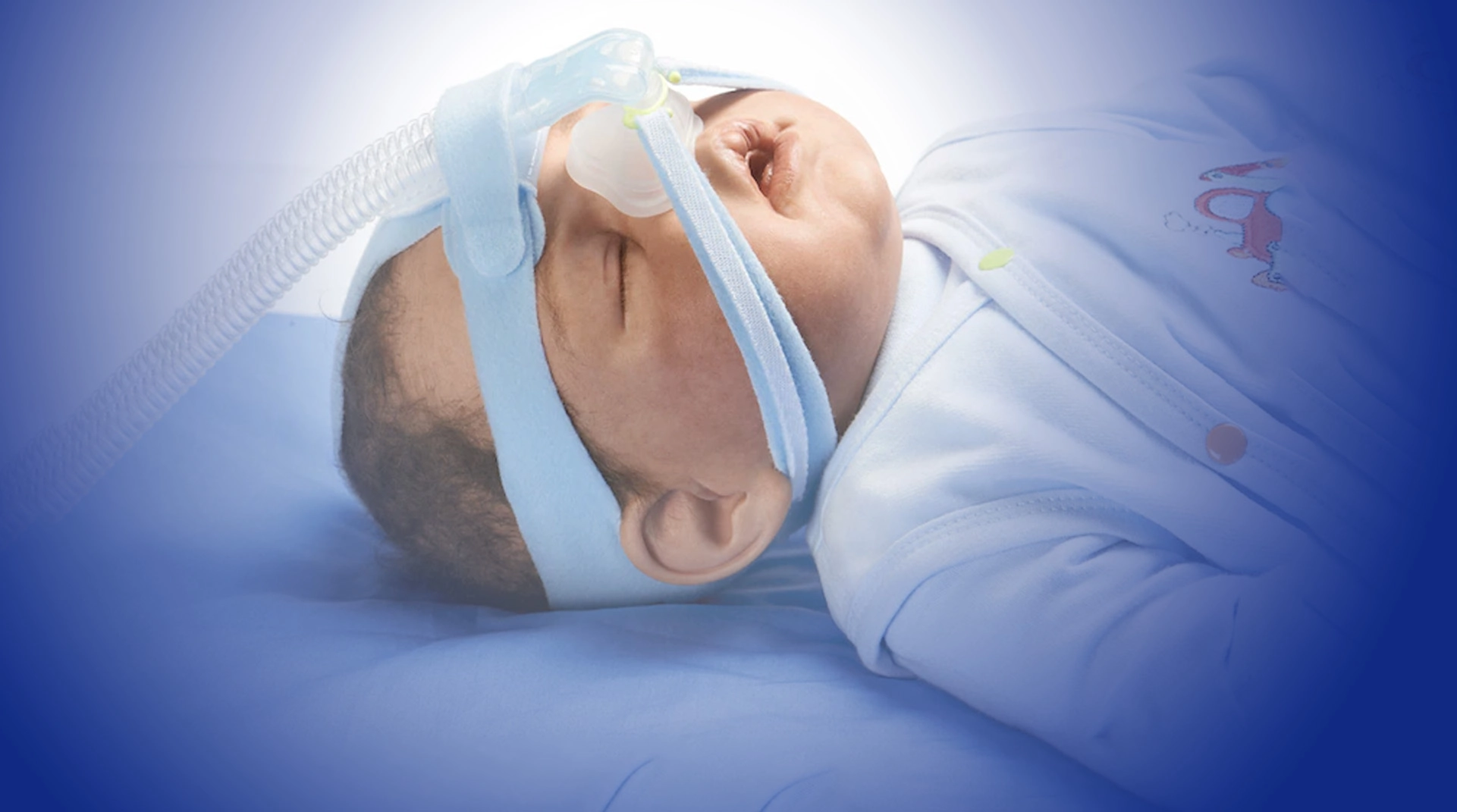
Неинвазивная ИВЛ
Неинвазивная искусственная вентиляция легких (НИВЛ) — это щадящий метод респираторной поддержки. Применяется, когда дыхательная функция новорожденного ослаблена, но интубация не требуется.
НИВЛ поддерживает спонтанное дыхание и оказывает мягкое воздействие на дыхательную систему. Процедура подразумевает подачу смеси воздуха и кислорода через назальные канюли или маски, поэтому считается предпочтительным вариантом для детей с умеренной дыхательной недостаточностью.
Во время неинвазивного метода аппараты ИВЛ создают постоянное или периодическое положительное давление в дыхательных путях. Давление предотвращает коллапс альвеол (пузырьковидных образований в легких), гипоксию и поддерживает нормальный уровень углекислого газа в крови.
Режимы неинвазивной ИВЛ:
- CPAP (Continuous Positive Airway Pressure) — постоянное положительное давление в дыхательных путях
- NIPPV (Non-invasive positive pressure ventilation) — неинвазивная вентиляция с положительным давлением
- BiPAP (Bilevel Positive Airway Pressure) — двухуровневая вентиляция с положительным давлением
Высокочастотная ИВЛ
Высокочастотная вентиляция легких (ВЧ ИВЛ) проводится в основном в сочетании с традиционной инвазивной ИВЛ. ВЧ ИВЛ обеспечивает высокую частоту дыхательных циклов с минимальным объемом воздуха. Метод предназначен для лечения серьезных легочных патологий или предотвращения повреждения ткани легких.
Вентиляция легких при этом методе осуществляется с частотой от 300 до 1200 дыхательных циклов в минуту. Воздух в легких движется вперед и назад, что способствует эффективному газообмену на уровне альвеол без значительного растяжения легочной ткани.
Регулируемые параметры при высокочастотной ИВЛ:
- Количество дыхательных циклов в минуту
- Среднее давление в дыхательных путях, которое поддерживает альвеолы открытыми
- Амплитуда колебаний давления
- Фракция кислорода
Осложнения после ИВЛ
Ключевую роль в дыхании играет диафрагма — куполообразная мышца под легкими. Во время вдоха она сокращается и опускается, расширяя грудную полость. Так создается отрицательное давление, которое приводит к втягиванию воздуха извне. При выдохе диафрагма расслабляется и поднимается, после чего объем грудной клетки уменьшается, а воздух выходит из легких.
При искусственной вентиляции легких (ИВЛ) естественный процесс дыхания нарушается. Аппарат подает воздух под давлением, вдувая его в легкие. Выдох происходит пассивно. Этот неестественный для организма способ дыхания вызывает следующие осложнения:
- Ателектаз легкого — постоянное нагнетание воздуха под давлением растягивает ткань легких и приводит к их спадению альвеол
- Пневмоторакс — повышенное давление может вызвать разрыв легочной ткани и выход воздуха в плевральную полость (пространство между легкими и грудной стенкой)
- Воспалительные процессы — длительная вентиляция провоцирует развитие воспалительных процессов
- Нарушение газообмена — ИВЛ нарушает нормальный уровень кислорода и углекислого газа в крови, что приводит к гипоксии или гипероксии
- Риск инфекций — даже при строгом соблюдении правил асептики и антисептики длительная инвазивная ИВЛ провоцирует возникновение вентилятор-ассоциированной пневмонии
Чтобы минимизировать негативный эффект от искусственной вентиляции легких, следуйте следующим правилам:
- Регулярно контролируйте уровень кислорода и углекислого газа в крови
- Избегайте слишком высокого давления в легких
- Постепенно снижайте уровень респираторной поддержки, чтобы помочь младенцу адаптироваться к самостоятельному дыханию
- Используйте маленькие размеры масок или трубок для уменьшения дискомфорта и предотвращения утечки воздуха
- Регулярно меняйте положение трубки, чтобы избежать повреждения слизистой рта и горла
- Используйте фильтры для воздуха, чтобы предотвратить загрязнение легких

























 WhatsApp
WhatsApp


