Эффективность и безопасность искусственной вентиляции легких зависит от правильно выбранного режима. В статье рассказываем, на какие группы разделены режимы ИВЛ, и как расшифровать их названия.
При сложных хирургических вмешательствах, интоксикации и патологиях дыхательной системе человека сложно функционировать без дополнительной помощи. Возникшие нарушения препятствуют нормальному дыханию и вызывают гипоксию. В таких случаях пациента подключают к аппарату искусственной вентиляции легких (ИВЛ).
Искусственная вентиляция легких отличается от самостоятельного дыхания тем, что аппарат контролирует процесс вдоха и выдоха, задавая параметры дыхательного цикла: объем, давление и частоту. Это позволяет поддерживать необходимый уровень кислорода и углекислого газа в крови вне зависимости от состояния пациента.
Режимы искусственной вентиляции легких (ИВЛ)
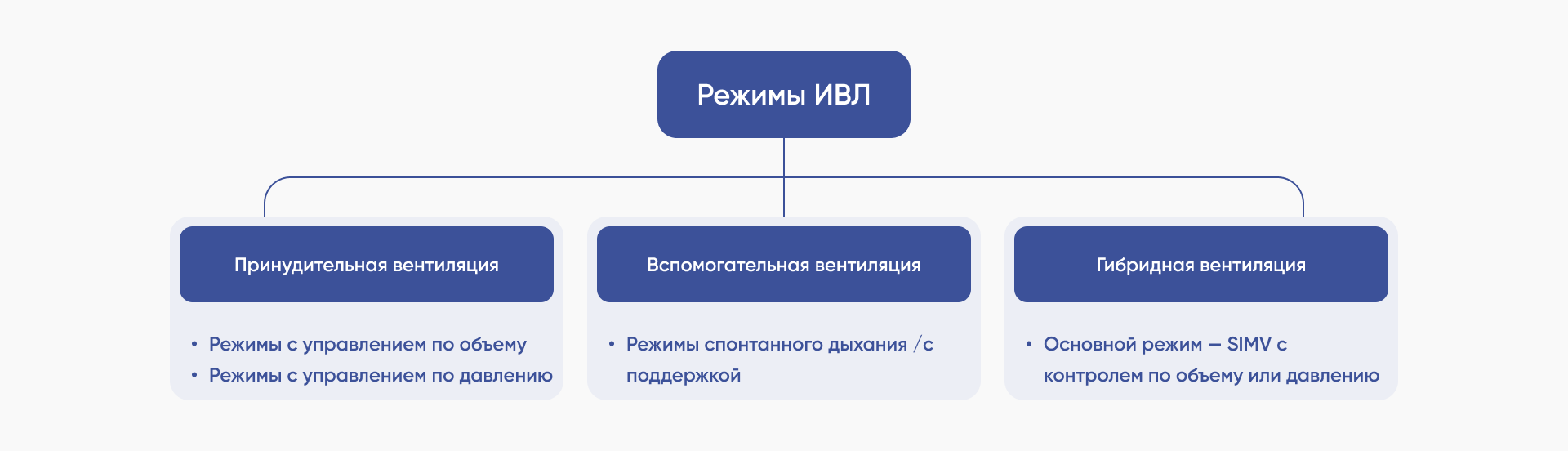
Режимы искусственной вентиляции легких подразделяются на три группы: принудительные, вспомогательные и гибридные (принудительно-вспомогательные). Выбор режима зависит от состояния больного и цели терапии.
Принадлежность режима вентиляции к одной из групп определяется префиксом, который указывается перед названием режима:
- VC (Volume Controlled) — с управлением по объему
- PC (Pressure Controlled) — с управлением по давлению
- SPN (Spontaneous) — спонтанное дыхание
За префиксом следует название режима вентиляции, которое разъясняет назначение ИВЛ:
| С управлением по объему (VC) | С управлением по давлению (PC) | Спонтанные/с поддержкой (SPN) |
| VC-CMV | PC-CMV | SPN-CPAP/PS |
| VC-AC | PC-AC | SPN-CPAP/VS |
| VC-SIMV | PC-SIMV | SPN-PPS |
| VC-MMV | PC-BIPAP | SPN-CPAP |
| PC-PSV | SPN-BPAP | |
| PC-HFO | ||
| PC-MMV |
Принудительная вентиляция
Аппарат с режимом принудительной вентиляции полностью контролирует дыхание пациента. Начало вдоха зависит от установленных временных параметров: частоты (RR), цикла вдоха-выдоха (соотношение I:E) или времени вдоха (Ti). Устройство автоматически подает воздушно-газовую смесь с последующим отводом углекислого газа. Пациент не влияет на процесс дыхания, а любая активность исключается и игнорируется респиратором.
Принудительная вентиляция необходима в случаях, когда пациент не способен дышать самостоятельно. Например, при тяжелых повреждениях мозга, глубокой седации, параличе дыхательной мускулатуры или критическом поражении легких.
Режим принудительной вентиляции бывает с контролем по объему (VC) или по давлению (PC). В первом случае аппарат подает на каждый вдох заданный объем воздуха и при его достижении переключается на выдох. Во втором — подает поток дыхательной смеси до достижения предустановленного инспираторного давления. При этом объем поступающего воздуха варьируется в зависимости от эластичности легких или сопротивления дыхательных путей.
Вспомогательная вентиляция
Аппарат с режимом вспомогательной вентиляции поддерживает спонтанное дыхание (с поддержкой) и снижает нагрузку на дыхательную мускулатуру пациента.
Вспомогательная вентиляция не подходит тяжело больным людям. Этот режим требуется пациентам, которые способны инициировать вдох самостоятельно. Например, во время восстановления после острого респираторного состояния или в процессе отлучения от аппарата ИВЛ.
Вспомогательная вентиляция может быть:
- С поддержкой давлением (PS)
- Поддержкой объемом (VS)
- Постоянным положительным давлением в дыхательных путях (CPAP)
- Положительным давлением в конце выдоха (PEEP)
- Двумя фазами положительного давления (BPAP)
- Компенсацией сопротивления эндотрахеальной трубки (TC)
Постоянное положительное давление в дыхательных путях
Continuous Positive Airway Pressure (CPAP) поддерживает одно постоянное положительное давление в дыхательных путях на вдохе и выдохе, предотвращает слипание альвеол и улучшает оксигенацию. Этот режим используется в трех группах вентиляции. Подходит пациентам с синдромом апноэ во сне или в фазе отлучения от ИВЛ.
В режиме CPAP аппарат не меняет давление в зависимости от фазы дыхания. Весь дыхательный цикл проходит под одним и тем же положительным давлением.
Положительное давление в конце выдоха
В режиме Positive end-expiratory pressure (PEEP) давление подается только на выдохе, тогда как вдох регулируется другими параметрами вентиляции. PEEP помогает удерживать альвеолы в развернутом состоянии: предотвращает коллапс легкого, улучшает оксигенацию и снижает нагрузку на дыхательные мышцы.
Вентиляция с двумя фазами положительного давления
Biphasic Positive Airway Pressure (BPAP) обеспечивает два уровня положительного давления в дыхательных путях: более высокое во время вдоха (IPAP — Inspiratory Positive Airway Pressure) и более низкое во время выдоха (EPAP — Expiratory Positive Airway Pressure). Аппарат с этим режимом автоматически регулирует давление в ответ на дыхательные усилия пациента.
Компенсация сопротивления эндотрахеальной трубки
Эндотрахеальная трубка создает механическое сопротивление воздушному потоку, которое увеличивает нагрузку на дыхательные мышцы пациента. Режим Tube Compensation (TC) компенсирует дополнительное сопротивление, упрощая процесс дыхания.
Гибридная (принудительно-вспомогательная) вентиляция
Гибридная вентиляция сочетает принудительные и вспомогательные дыхательные циклы. Она нужна для плавного перехода от полной механической вентиляции к самостоятельному дыханию.
Основной режим в этой группе — синхронизированная перемежающаяся принудительная вентиляция (SIMV) с контролем по объему или давлению. Аппарат в этом режиме подстраивается под естественные дыхательные усилия больного и “вмешивается” только при отсутствии или недостаточной эффективности спонтанного дыхания.
Слово «синхронизированная» означает, что принудительные вдохи включаются в ответ на дыхательную попытку пациента. Если же пациент перестает дышать, респиратор подает ему заданное число принудительных вдохов. В тех случаях, когда синхронизация с вдохами пациента отсутствует, режим носит название «IMV» (Intermittent Mandatory Ventilation).
Значение основных режимов ИВЛ
Рассмотрим, чем отличаются и для кого подходят основные режимы искусственной вентиляции легких:
| Режим ИВЛ | Описание |
| VC-CMV | Принудительная вентиляция с контролем по объему. Аппарат обеспечивает фиксированный объем воздуха на каждом вдохе, независимо от усилий пациента |
| VC-AC | Вспомогательно-управляемая вентиляция с контролем по объему. Аппарат подает фиксированный объем воздуха и подстраивается под дыхание пациента |
| VC-SIMV | Синхронизированная перемежающаяся принудительная вентиляция с контролем по объему (включает компоненты Assist-Control и Pressure Suppor). Аппарат позволяет пациенту совершать спонтанные дыхательные движения и в случае необходимости подает воздух с заданными параметрами цикла |
| VC-MMV | Минутная вентиляция с контролем по объему. Аппарат регулирует объем и частоту аппаратного дыхания по мере возрастания самостоятельного дыхания пациента |
| PC-CMV | Принудительная вентиляция с контролем по давлению. Аппарат поддерживает заданное давление на вдохе, регулируя объем воздуха в зависимости от состояния легких пациента |
| PC-AC | Вспомогательно-управляемая вентиляция с контролем по давлению. Аппарат поддерживает заданное давление и подстраивается под дыхание пациента |
| PC-PSV | Вспомогательная вентиляция с поддержкой давлением. Аппарат помогает пациенту при каждом вдохе, подавая воздух с заданным давлением, но объем вдоха зависит от дыхательных усилий пациента |
| PC-SIMV | Синхронизированная перемежающаяся принудительная ИВЛ с контролем по давлению. Аппарат выполняет принудительные вдохи с установленной частотой, а в интервалах между аппаратными вдохами пациент дышит самостоятельно |
| PC-BIPAP | Двухуровневая вентиляция с контролем по давлению. Аппарат переключается с одного уровня давления на другой через заданные временные интервалы, сохраняя спонтанную дыхательную активность пациента |
| SPN-CPAP | Вспомогательная вентиляция с постоянным положительным давлением. Аппарат поддерживает постоянное давление в дыхательных путях на протяжении всего дыхательного цикла |
| SPN-PPS | Вспомогательная вентиляция с пропорциональной поддержкой давлением. Аппарат поддерживает спонтанное дыхание и регулирует давление на вдохе в зависимости от дыхательной активности пациента |



























 WhatsApp
WhatsApp